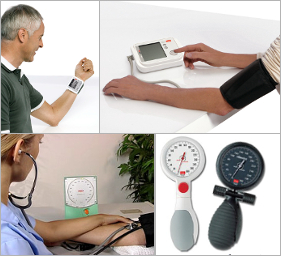
 Utarło się takie przekonanie, że dla lekarzy dedykowane są manualne ciśnieniomierze zegarowe, a zwykli użytkownicy domowi powinni stosować aparaty elektroniczne. Ten potoczny pogląd nie jest do końca słuszny. Istnieją np. mechaniczne ciśnieniomierze zegarowe dedykowane specjalnie dla wymagających użytkowników domowych oraz profesjonalne ciśnieniomierze elektroniczne dla lekarzy, dorównujące swoją dokładnością ciśnieniomierzom rtęciowym.
Utarło się takie przekonanie, że dla lekarzy dedykowane są manualne ciśnieniomierze zegarowe, a zwykli użytkownicy domowi powinni stosować aparaty elektroniczne. Ten potoczny pogląd nie jest do końca słuszny. Istnieją np. mechaniczne ciśnieniomierze zegarowe dedykowane specjalnie dla wymagających użytkowników domowych oraz profesjonalne ciśnieniomierze elektroniczne dla lekarzy, dorównujące swoją dokładnością ciśnieniomierzom rtęciowym.
Zanim zdecydujemy się na zakup ciśnieniomierza krwi, warto zrozumieć, jakie są ich rodzaje i w jakich okolicznościach wybrać najbardziej właściwe rozwiązanie. Ważny jest również dobór odpowiedniego mankietu oraz umiejętność jego zakładania.
1. Typy aparatów do mierzenia ciśnienia
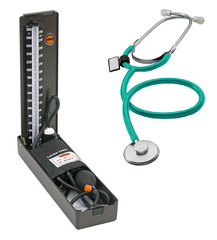 Aparaty rtęciowe jako pierwsze pojawiły się w diagnostyce nadciśnienia tętniczego u schyłku XIX wieku. Wykorzystują rtęć, jako element równoważący ciśnienie w mankiecie na ramieniu osoby badanej.
Aparaty rtęciowe jako pierwsze pojawiły się w diagnostyce nadciśnienia tętniczego u schyłku XIX wieku. Wykorzystują rtęć, jako element równoważący ciśnienie w mankiecie na ramieniu osoby badanej.
Odczytując wysokość słupa rtęci na skali można z dużą dokładnością dokonać pomiaru ciśnienia tętniczego.
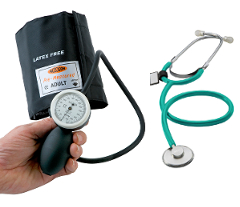 Aparaty zegarowe (sprężynowe) wykorzystują mechanizm aneroidowy, zamieniający wartość ciśnienia w mankiecie osoby diagnozowanej na odpowiednie ustawienie wskazówki mechanizmu manometru, skalowanego na tarczy w mm słupa rtęci.
Aparaty zegarowe (sprężynowe) wykorzystują mechanizm aneroidowy, zamieniający wartość ciśnienia w mankiecie osoby diagnozowanej na odpowiednie ustawienie wskazówki mechanizmu manometru, skalowanego na tarczy w mm słupa rtęci.
Są stosowane przeważnie przez lekarzy, ale dostępne są modele dedykowane dla użytkowników domowych (patrz: ciśnieniomierze domowe ze stetoskopem).
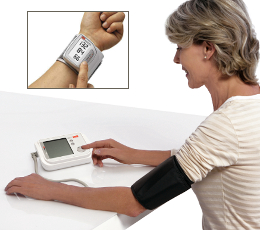 Aparaty elektroniczne (cyfrowe), zazwyczaj aparaty w pełni automatyczne, stosowane głównie do użytku domowego. Stosują oscylometryczną metodę pomiaru zmian ciśnienia w mankiecie. Występują w wersji nadgarstkowej (dokonujące pomiaru ciśnienia na tętnicy promieniowej) i tradycyjnej naramiennej.
Aparaty elektroniczne (cyfrowe), zazwyczaj aparaty w pełni automatyczne, stosowane głównie do użytku domowego. Stosują oscylometryczną metodę pomiaru zmian ciśnienia w mankiecie. Występują w wersji nadgarstkowej (dokonujące pomiaru ciśnienia na tętnicy promieniowej) i tradycyjnej naramiennej.
Można też spotkać wersje półautomatyczne (tylko na ramię), gdzie niektóre funkcje wykonywane są ręcznie, tj. albo pompowanie powietrza odbywa się ręcznie za pomocą gruszki albo sam pomiar ciśnienia odbywa się metodą osłuchową z wykorzystaniem klasycznego stetoskopu.
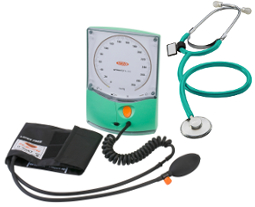 Do grupy ciśnieniomierzy elektronicznych można zaliczyć również lekarskie ciśnieniomierze manualne klasy Hi-End. Są to aparaty najwyższej klasy, wykorzystujące metodę osłuchową Korotkowa. Badanie ciśnienia odbywa się w identyczny sposób, jak przy aparatach manualnych z tą różnicą, że pomiar wartości ciśnienia powietrza w mankiecie wykonywany jest przez system elektroniczny, który dodatkowo zapewnia automatyczną kalibrację oraz kontrolę tempa deflacji. Wartość ciśnienia w mankiecie wyświetlana jest na elektronicznym wyświetlaczu.
Do grupy ciśnieniomierzy elektronicznych można zaliczyć również lekarskie ciśnieniomierze manualne klasy Hi-End. Są to aparaty najwyższej klasy, wykorzystujące metodę osłuchową Korotkowa. Badanie ciśnienia odbywa się w identyczny sposób, jak przy aparatach manualnych z tą różnicą, że pomiar wartości ciśnienia powietrza w mankiecie wykonywany jest przez system elektroniczny, który dodatkowo zapewnia automatyczną kalibrację oraz kontrolę tempa deflacji. Wartość ciśnienia w mankiecie wyświetlana jest na elektronicznym wyświetlaczu.
2. Wady i zalety aparatów do pomiaru ciśnienia tętniczego
Ciśnieniomierze rtęciowe
Zalety:
- Stanowią niewątpliwie „złoty standard” w mierzeniu ciśnienia.
- Są dokładne i nie wymagają kalibracji.
- Walidowane wg ESH International Protocol by Graves (Mayo Clinic and Mayo Foundation).
Wady:
- Duże gabaryty i masa,
- Zawierają toksyczną rtęć, która paruje nawet w prawidłowo używanym sprzęcie.
- Wymagają statycznego, płaskiego podłoża.
- Nieodporne na urazy mechaniczne.
- Bardzo niepraktyczne w przypadku samobadania ciśnienia.
Pomimo swoich wad ciśnieniomierze rtęciowe są nadal produkowane i nie odeszły do „lamusa”. Z uwagi na swoją dokładność, nadal cieszą się dużą popularnością. Niestety sprzedaż ciśnieniomierzy rtęciowych jest zakazana w krajach Unii Europejskiej. Nie można więc ich już nigdzie kupić, ale stosowanie w praktyce lekarskiej jest nadal dopuszczalne.
Ciśnieniomierze zegarowe
Zalety:
- Małe wymiary i masa.
- Można je zastosować poza gabinetem w różnych pozycjach.
- Wygodne dla osoby badanej.
- Dokładny pomiar manualny – do badania wykorzystuje się stetoskop.
- Nie zawierają rtęci.
- Często walidowane wg ESH International Protocol by Graves (Mayo Clinic and Mayo Foundation).
Wady:
- Wymagają okresowej kalibracji, najlepiej co 1-2 lata, odpowiednio do zaleceń producenta. American Heart Association zaleca kalibrację co 6 miesięcy.
- Wiele modeli nie posiada odporności na wstrząsy i inne urazy mechaniczne (lepsze są te dobrej klasy).
Ciśnieniomierze elektroniczne automatyczne (lub półautomatyczne)
Zalety:
- Z uwagi na pomiar automatyczny, doskonale nadają się do samodzielnej kontroli ciśnienia krwi w warunkach domowych.
- Małe wymiary.
- Jeśli są w pełni automatyczne – najczęściej połączone z mechanizmem pompującym powietrze do mankietu i mechanizmem automatycznego opróżniania mankietu.
- Nie wymagają stabilnego podłoża w trakcie badania.
Wady:
- Błąd pomiaru w metodzie oscylometrycznej często przekracza wartości dopuszczone przez ESH International Protocol by Graves (Mayo Clinic and Mayo Foundation).
- Służą do określenia orientacyjnego ciśnienia tętniczego, czasami poprzez dokonanie kilku pomiarów wykonanych po sobie w odstępach kilkuminutowych.
- Nie mogą być podstawą do określania wartości ciśnienia tętniczego w jednostkach ochrony zdrowia ze względu na swoją niedokładność pomiaru, szczególnie u osób w podeszłym wieku.
- Umiarkowana odporność na uszkodzenia mechaniczne.
- Konieczność stosowania baterii.
- Mała odporność na warunki atmosferyczne (wrażliwość na wilgoć i wodę).
- Ciśnieniomierzy nadgarstkowych nie można stosować u dzieci i nie zaleca się stosować u osób w podeszłym wieku.
Standardowe ciśnieniomierze elektroniczne dopuszczają błąd pomiaru nawet o 10 mm Hg u 25% pacjentów (podczas gdy standardy US i EU dopuszczają błąd do 3 mm Hg !).
Chociaż brak dokładności wynika z zasady działania pomiaru oscylometrycznego, to ciśnieniomierze automatyczne w zupełności wystarczą do badania trendu zmian ciśnienia.
Ciśnieniomierze elektroniczne manualne (klasy Hi-End)
Zalety:
- Niezwykle dokładne (fabrycznie skalibrowane do 0,4 mm Hg !).
- Stanowią standard do kalibracji innych aparatów do mierzenia ciśnienia (głównie zegarowych).
- Dokładny pomiar manualny – do badania wykorzystuje się stetoskop.
- Dedykowane głównie dla lekarzy.
- Nie wymagają stabilnego podłoża w trakcie badania.
- Nie zawierają rtęci.
- Umiarkowanie oporne na urazy mechaniczne. Brak elementów mechanicznych.
- Te, które są samokalibrujące, wymagają kalibracji głównej co 4-5 lat! Walidowane wg ESH International Protocol by Graves (Mayo Clinic and Mayo Foundation).
- Można stosować w każdej grupie wiekowej po zastosowaniu odpowiedniego rozmiaru mankietu.
Wady:
- Wymagają baterii.
- Duży rozmiar może utrudniać stosowanie poza gabinetem.
- Wrażliwe na warunki atmosferyczne.
- Stosunkowo drogie.
Jaki ciśnieniomierz? – konkluzja:
Jak widać z powyższej analizy, najwięcej zalet mają manualne ciśnieniomierze elektroniczne klasy Hi-End jako najdokładniejsze i mające nie tylko walidację Protokołu Międzynarodowego, lecz również będące standardem do kalibracji innych grup ciśnieniomierzy. Chociaż są to urządzenia elektroniczne, nie należy ich w żadnym wypadku mylić z aparatami automatycznymi, które są ich przeciwieństwem. Wadą urządzeń klasy Hi-End jest ich cena. Zalecane są przede wszystkim do stosowania przez lekarzy, tam gdzie wiarygodność pomiaru ma istotne znaczenie.
Ciśnieniomierze zegarowe mają także częstokroć wysoką cenę, szczególnie te wyższej klasy, posiadające stosowane certyfikaty kalibracji. Aby zachowały najwyższą dokładność pomiaru, powinny być kalibrowane co 1-2 lata. Niewątpliwie są to aparaty mobilne i łatwe w zastosowaniu. Stosowane są głównie przez lekarzy. Sprawdzają się w medycynie ratunkowej, czy poza gabinetem lekarskim. Mogą być stosowane również przez wymagających użytkowników domowych, potrafiących mierzyć ciśnienie osłuchowo o ile są zaopatrzone w zintegrowany stetoskop i mankiet z klamrą D (patrz: ciśnieniomierze domowe ze stetoskopem).
Ciśnieniomierze rtęciowe, choć doskonałe pod względem jakości pomiaru przez długie lata, są z drugiej strony mniej wygodne i potencjalnie szkodliwe dla personelu oraz środowiska. Przede wszystkim jednak, ich sprzedaż jest już na terenie Europy zakazana.
Ciśnieniomierze automatyczne wykorzystujące metodę oscylometryczną są niewątpliwie łatwe w zastosowaniu, szczególnie nadgarstkowe. Zasadność stosowania ich w jednostkach ochrony zdrowia jest wątpliwa ze względu na niedokładność obliczania wartości skurczowej/rozkurczowej ciśnienia.
Aparaty automatyczne, czy półautomatyczne mogą być natomiast z powodzeniem stosowane w warunkach domowych szczególnie te, które posiadają rekomendacje krajowych stowarzyszeń nadciśnienia tętniczego. Rozpoznać je można po… wyższej cenie.
Bardzo ważnym czynnikiem branym podczas kupowania ciśnieniomierza powinien być właściwy dobór mankietu i wymagania, jakie powinien on spełniać (czytaj dalej).
Tabela porównawcza różnych typów ciśnieniomierzy:
| Cecha Typ |
Rtęciowy |
Zegarowy lekarski |
Zegarowy domowy (ze stetoskopem) |
Elektroniczny naramienny |
Elektroniczny nadgarstkowy |
Greenlight 300 |
| Wysoka dokładność |
••••• |
•••• |
•••• |
•••• |
••• |
••••• |
| Wygoda obsługi |
• |
•• |
••• |
•••• |
••••• |
•••• |
| Różne rozmiary mankietu |
••••• |
••••• |
|
•••• |
|
••••• |
| Małe wymiary |
|
•••• |
•••• |
••• |
••••• |
•• |
| Odporność na wstrząsy |
• |
••••/••••• |
•••• |
•••• |
••••• |
••• |
| Nie wymagają kalibracji przez wiele lat |
••••• |
•• |
•• |
•• |
•• |
••••• |
| Duża i czytelna skala |
••••• |
•••• |
•••• |
••••• |
••• |
••••• |
| Możliwość użycia w terenie |
• |
••••• |
••••• |
•• |
•• |
•• |
| Łatwy transport |
• |
••••• |
••••• |
••• |
••• |
••• |
| Pamięć pomiarów |
|
|
|
••••• |
•••• |
|
3. Dobór mankietu
Rozmiar mankietu
Wielkość mankietu ma kolosalny wpływ na wiarygodność pomiaru.
Najprościej ujmując, szerokość gumowego balonu wewnątrz mankietu powinna w przybliżeniu odpowiadać 0,4 obwodu ramienia, zaś jego długość około 0,75 obwodu ramienia. Mankiet zbyt wąski lub krótki (a właściwie poduszka gumowa wewnątrz mankietu), powoduje, że wartość zmierzonego ciśnienia tętniczego jest zawyżona. Odwrotnie – zaniżone wartości uzyskuje się przy zastosowaniu zbyt szerokiej, czy zbyt długiej poduszki mankietu.
Dlatego też producenci określają rozmiar mankietu stosownym oznaczeniem lub nazwą. Z uwagi na rozmiar, mankiety dzielimy na następujące rodzaje:
- Mankiet standardowy służy do pomiaru ciśnienia u osób dorosłych z obwodem ramienia pomiędzy 20 a 32 cm.
- Dla osób otyłych lub z rozbudowanym mięśniem dwugłowym ramienia > 32 cm.
- Dla dzieci, niemowląt czy noworodków są także dedykowane osobne mankiety.
Jeżeli chcemy kupić ciśnieniomierz z możliwością wymiany mankietu, to warto zwrócić uwagę na łatwość wymiany mankietu. W dobrych aparatach jest możliwość szybkiej i łatwej wymiany mankietu dzięki istnieniu odpowiednich konektorów, śrubowych (przykręcane przewody) lub wtykowych. W tańszych aparatach, gumowe przewody są nakładane bezpośrednio na elementy łączące przewód z manometrem lub z systemem pompującym, co utrudnia zdjęcie przewodu w celu wymiany mankietu.
Liczba przewodów w ciśnieniomierzach zegarowych
Każdy ciśnieniomierz składa się z trzech elementów składowych:
- system inflacyjny (pompuje powietrze),
- mankiet (uciska tętnicę)
- manometr (mierzy wartość ciśnienia powietrza).
Powietrze pompowane jest do mankietu za pomocą gruszki połączonej z mankietem jednym szczelnym przewodem. Aby manometr mógł zmierzyć ciśnienie powietrza, to musi być podłączony do układu powietrznego, gdzie w całym obwodzie panuje jednakowe ciśnienie. Manometr zegarowy może być połączony z układem powietrznym na dwa sposoby:
- Poprzez zintegrowanie z gruszką.
- Poprzez rozdzielenie od gruszki.
W przypadku rozwiązań zintegrowanych, system inflacyjny (gruszka + zawór kontrolny) jest zintegrowany z manometrem zegarowym, dzięki czemu do mankietu wystarczy poprowadzić tylko jeden przewód. Chociaż jest to rozwiązanie dość wygodne, szczególnie przy wymianie mankietu, to ma tylko jeden mankament – manometr szybciej reaguje na zmiany ciśnienia podczas pompowania, co prowadzi do „skakania” wskazówki, co utrudnia odczyt wartości ciśnienia, a nawet może doprowadzić do uszkodzenia się mechanizmu aneroidowego lub wskazówki manometru.
Z tego względu, niektóre modele zintegrowane posiadają dwa przewody, tak jak w rozwiązaniach rozdzielonych. Wtedy jednym przewodem następuje pompowanie powietrza do mankietu, a drugim, powietrze z mankietu dochodzi do manometru.
Innymi słowy, w klasycznych systemach dwuprzewodowych gwałtownie pompowane powietrze dochodzi docelowo do manometru poprzez mankiet, który buforuje szybkie zmiany ciśnienia.
Chociaż wśród lekarzy większą popularnością cieszą się modele zintegrowane, to w wielu przypadkach stosowane są jednak tradycyjne rozwiązania rozdzielone, szczególnie wtedy, gdy manometr posiada dużą tarczę zegarową. Jeżeli manometr stanowi odrębny element składowy, to może leżeć na np. biurku, może być przymocowany do statywu lub do ściany nad łóżkiem pacjenta. W przypadku manometrów o małej średnicy tarczy, może być również przypięty do ramienia pacjenta za mankiet.
W przypadku modeli zintegrowanych warto jeszcze wspomnieć o bardziej zaawansowanych rozwiązaniach stosujących system dwóch przewodów koncentrycznych, tzw. 2-w-1, który łączy wygodę systemu jednoprzewodowego z zaletami systemu dwuprzewodowego. Przykładem jest tu eksluzywny ciśnieniomierz niemieckiej firmy boso Bosh&Sohn Classic, czy też jego bardziej ekonomiczna wersja Classico.
Zakładanie mankietu
Kolejną istotną cechą mankietu jest łatwość, z jaką można go założyć na ramię. Problem z założeniem mankietu występuje praktycznie tylko przy samodzielnym pomiarze ciśnienia, gdy osoba musi sama jedną ręką założyć sobie mankiet i zapiąć go w odpowiedni sposób.
Najczęściej stosowanym rozwiązaniem ułatwiającym samodzielne założenie mankietu jest specjalna metalowa klamra, tzw. pierścień D (D-ring), w okół którego mankiet jest na stałe przewinięty i zapięcie na rzep (velcro) jedną ręką staje się dużo prostsze.
Rozwiązanie z pierścieniem D występuje przede wszystkim w ciśnieniomierzach domowych.
Mankiety w ciśnieniomierzach domowych zegarowych posiadają zazwyczaj jeszcze stetoskop zintegrowany z mankietem.
Zobacz również:
 Powierzchnia wykończona ACTIGARD® (test no. 3395.06) zapobiega rozmnażaniu się roztoczy i chroni przed ich alergenami. Ponadto ACTIGARD® zmniejsza również powstawanie pleśni i nieprzyjemnych zapachów spowodowanych przez bakterie i grzyby.
Powierzchnia wykończona ACTIGARD® (test no. 3395.06) zapobiega rozmnażaniu się roztoczy i chroni przed ich alergenami. Ponadto ACTIGARD® zmniejsza również powstawanie pleśni i nieprzyjemnych zapachów spowodowanych przez bakterie i grzyby.
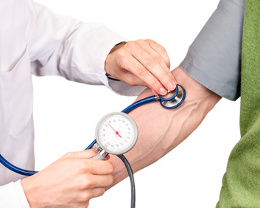 Stosowana powszechnie zarówno przez lekarzy, jak i przez pacjentów metoda nieinwazyjnego określania ciśnienia tętniczego krwi polega na pomiarze ciśnienia powietrza w mankiecie zaciśniętym na ramieniu lub nadgarstku. Sama dokładność pomiaru ciśnienia powietrza w mankiecie to tylko jedna strona medalu. Druga strona medalu to dokładność określenia na tej podstawie najważniejszej informacji, jaką są dwie wartości ciśnienia krwi: wartości skurczowej i rozkurczowej.
Stosowana powszechnie zarówno przez lekarzy, jak i przez pacjentów metoda nieinwazyjnego określania ciśnienia tętniczego krwi polega na pomiarze ciśnienia powietrza w mankiecie zaciśniętym na ramieniu lub nadgarstku. Sama dokładność pomiaru ciśnienia powietrza w mankiecie to tylko jedna strona medalu. Druga strona medalu to dokładność określenia na tej podstawie najważniejszej informacji, jaką są dwie wartości ciśnienia krwi: wartości skurczowej i rozkurczowej. 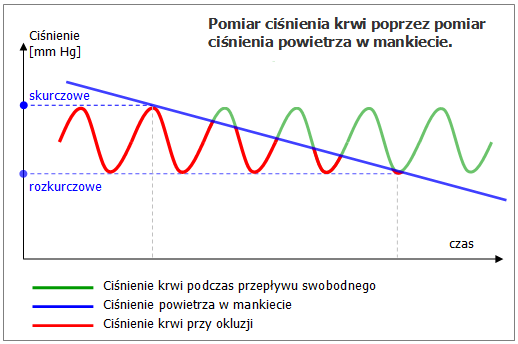
 Czym jest inhalacja?
Czym jest inhalacja?


 Odporność na wstrząsy
Odporność na wstrząsy zapewnia, że powietrze tłoczone przez gruszkę inflacyjną najpierw kierowane jest do mankietu, a potem kiedy jest już bardziej stłumione, trafia do manometru. Chroni to manometr przed uszkodzeniem w wyniku zbyt gwałtownego wzrostu ciśnienia oraz eliminuje „skakanie” wskazówki. Taka technika gwarantuje najwyższą wydajność i zgodność z międzynarodowymi standardami.
zapewnia, że powietrze tłoczone przez gruszkę inflacyjną najpierw kierowane jest do mankietu, a potem kiedy jest już bardziej stłumione, trafia do manometru. Chroni to manometr przed uszkodzeniem w wyniku zbyt gwałtownego wzrostu ciśnienia oraz eliminuje „skakanie” wskazówki. Taka technika gwarantuje najwyższą wydajność i zgodność z międzynarodowymi standardami.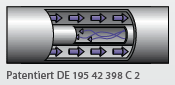 Firma Boso opatentowała system dwuprzewodowy 2-w-1, składający się z jednego widocznego przewodu zintegrowanego z drugim, znajdującym się wewnątrz. W ten sposób połączono zalety systemu dwuprzewodowego i jednoprzewodowego.
Firma Boso opatentowała system dwuprzewodowy 2-w-1, składający się z jednego widocznego przewodu zintegrowanego z drugim, znajdującym się wewnątrz. W ten sposób połączono zalety systemu dwuprzewodowego i jednoprzewodowego. Boso oferuje również linię ciśnieniomierzy cyfrowych do zastosowań domowych. Wysoka dokładność i solidność aparatów Boso została doceniona przez Stiftung Warentest (niemieckie stowarzyszenie konsumentów) oraz inne niezależne organizacje (zobacz artykuł:
Boso oferuje również linię ciśnieniomierzy cyfrowych do zastosowań domowych. Wysoka dokładność i solidność aparatów Boso została doceniona przez Stiftung Warentest (niemieckie stowarzyszenie konsumentów) oraz inne niezależne organizacje (zobacz artykuł:  Jak sama nazwa wskazuje, są to aparaty stosujące rozwiązania elektroniczne. Często stosuje się też określenia: ciśnieniomierze cyfrowe lub automatyczne.
Jak sama nazwa wskazuje, są to aparaty stosujące rozwiązania elektroniczne. Często stosuje się też określenia: ciśnieniomierze cyfrowe lub automatyczne. Poznaj rodzaje, budowę i najważniejsze cechy ciśnieniomierzy zegarowych. Są one popularne głównie wśród lekarzy, ale mogą być też stosowane przez pacjentów.
Poznaj rodzaje, budowę i najważniejsze cechy ciśnieniomierzy zegarowych. Są one popularne głównie wśród lekarzy, ale mogą być też stosowane przez pacjentów.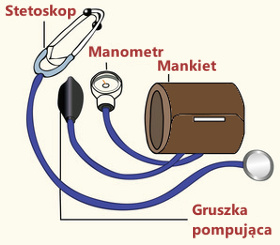 Ciśnieniomierz zegarowy składa się z trzech zasadniczych elementów:
Ciśnieniomierz zegarowy składa się z trzech zasadniczych elementów: Natomiast w modelach zintegrowanych, manometr jest na stałe połączony z gruszką pompującą. Dzięki takiemu rozwiązaniu, zmniejszamy liczbę przewodów, a manometr trzymamy w ręku wraz z gruszką. Modele zintegrowane posiadają trzy sposoby rozwiązania systemu przewodów, jeśli chodzi o połączenie z mankietem:
Natomiast w modelach zintegrowanych, manometr jest na stałe połączony z gruszką pompującą. Dzięki takiemu rozwiązaniu, zmniejszamy liczbę przewodów, a manometr trzymamy w ręku wraz z gruszką. Modele zintegrowane posiadają trzy sposoby rozwiązania systemu przewodów, jeśli chodzi o połączenie z mankietem: Utarło się takie przekonanie, że dla lekarzy dedykowane są manualne ciśnieniomierze zegarowe, a zwykli użytkownicy domowi powinni stosować aparaty elektroniczne. Ten potoczny pogląd nie jest do końca słuszny. Istnieją np. mechaniczne ciśnieniomierze zegarowe dedykowane specjalnie dla wymagających użytkowników domowych oraz profesjonalne ciśnieniomierze elektroniczne dla lekarzy, dorównujące swoją dokładnością ciśnieniomierzom rtęciowym.
Utarło się takie przekonanie, że dla lekarzy dedykowane są manualne ciśnieniomierze zegarowe, a zwykli użytkownicy domowi powinni stosować aparaty elektroniczne. Ten potoczny pogląd nie jest do końca słuszny. Istnieją np. mechaniczne ciśnieniomierze zegarowe dedykowane specjalnie dla wymagających użytkowników domowych oraz profesjonalne ciśnieniomierze elektroniczne dla lekarzy, dorównujące swoją dokładnością ciśnieniomierzom rtęciowym. Aparaty
Aparaty  Aparaty
Aparaty  Do grupy ciśnieniomierzy elektronicznych można zaliczyć również lekarskie ciśnieniomierze manualne klasy Hi-End. Są to aparaty najwyższej klasy, wykorzystujące metodę osłuchową
Do grupy ciśnieniomierzy elektronicznych można zaliczyć również lekarskie ciśnieniomierze manualne klasy Hi-End. Są to aparaty najwyższej klasy, wykorzystujące metodę osłuchową